目次
皆さんこんにちは。生殖医療クリニック錦糸町駅前院の「胚培養士」川口優太郎です。
30代になってから不妊治療をスタートされた患者様の中には、「年齢的に大丈夫かな?」「胚盤胞まで育つのかな?」といった不安を抱えられている方も少なくないのではないかと思います。実際に、臨床でも患者様から同じようなご質問やお声をいただくことがよくあります。
不妊治療においては、『年齢』は極めて重要な要素であり、治療を進めていく上では慎重にデータを読み解いていく必要があります。今回は、30代の胚盤胞発生率について最新のデータと現場での経験を交えながら解説をしていきたいと思います。
30代の胚盤胞発生率|年齢別の実際のデータ
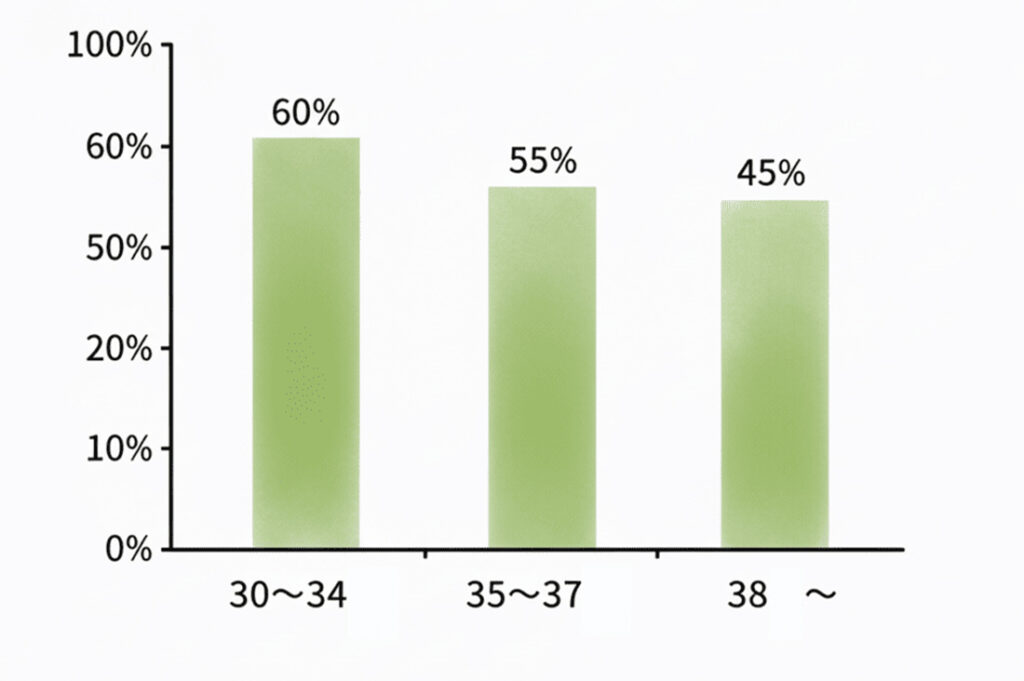
30~34歳の胚盤胞発生率
30代前半(30~34歳)の女性の場合、受精卵のうち約45~60%が胚盤胞まで成長します。30代前半までは20代とほぼ同等の確率となります。理由としては、年齢の影響をあまり受けておらずある程度卵子や細胞の質が保たれているということが考えられます。過去に私が担当した患者様の治療成績を見ると、治療年齢30~34歳の方では胚盤胞発生率は約65%を超えていますが、胚盤胞の凍結率まで見るとこの数字からよりも下がります(※胚盤胞まで発育しても、凍結基準を満たさない場合は凍結ができないため)。
受精卵が10個得られた場合、平均的には5個くらいの凍結胚盤胞が得られるイメージです。ただし、これはあくまで平均値で個人差も大きく、中には10個の受精卵がすべての胚盤胞に育ったという方もいれば、1個も育たなかったという方もいらっしゃいます。
考慮すべきなのは、胚盤胞発生率は女性の治療年齢に影響を受ける一方で、年齢が若くても不妊歴が長い場合には卵子の以外の要因や男性側の要因も隠れている可能性があるということです。
35~39歳の胚盤胞発生率
35歳を過ぎると、胚盤胞発生率はやや低下しはじめ約40~55%に低下します。また、37歳を過ぎるとより顕著な低下が見られ平均では50%以下となります。
臨床での経験上、30代後半になると『個人差』が非常に大きくなる印象を持っています。
通常であれば正規分布の確率密度関数のグラフでは、平均値を中心に数の多いデータが中央に集まり、端に行くほど少なくなる左右対称のベル型曲線を描くのですが、30代後半になると受精卵10個のうち10個すべて胚盤胞まで育つ人もいれば、1個も育たない人もいるという極端な結果が30代の前半と比較して増加する傾向があるように思います。
なぜ年齢とともに確率が下がるのか
年齢による胚盤胞発生率の低下には大きく2つの要因が考えられています。
1つ目は、卵子の染色体異常の増加です。卵子は女性が生まれた時から卵巣内に存在し、新しく造られることはなく年齢の経過とともに老化していきます。この卵子の老化をもう少し具体的に解説させていただきます。高齢になると、卵巣内での卵子の第一減数分裂の異常である「染色体不分離」という現象が認められる頻度が増加し、それに伴って卵子の染色体異常の割合が増加していきます。卵子に染色体の異常があると、精子と受精しなかったり、受精をしても発育が途中で止まってしまったりします。また、胚盤胞まで成長しても子宮との着床不全や流産・死産を引き起こします。
2つ目は、ミトコンドリア機能の低下です。ミトコンドリアは細胞のエネルギー工場と呼ばれ、卵子の成熟や受精卵の成長に必要なエネルギーを供給します。年齢とともにこの機能が低下し、胚盤胞までの成長に必要なエネルギーが不足することがあります。
受精卵の培養ではどこに注目している?
受精から胚盤胞までの成長過程
胚盤胞までの発育過程は卵子と精子の受精から始まります。
高度生殖医療においては、卵子と精子の媒精(受精させる)方法には大きく2つあり、精子をふりかけるように受精させる体外受精(cIVF)か、ガラスの針を使って精子を直接卵子の中に注入する顕微授精(ICSI)によって媒精させます。
正常に受精が成立すると翌日に細胞内に前核が確認されます。前核とは遺伝情報を含む核のことで、正常に受精した場合には2つの前核が観察されます。
受精の翌日には細胞分裂(分割)が開始します。1つの細胞が2つに→2つが4つに→4つが8つにといった具合に分裂していきます。
受精から3~4日目が経過すると分割した細胞どうしが融合し始めます。この段階をCompaction期といいます。そして、細胞が完全に融合し細胞の境界が見えにくくなってくると桑の実のような見た目になります。この段階を桑実期胚(そうじつきはい)と呼びます。
その後、細胞の内部に空洞が形成され始め、培養の5~6日目に胚盤胞(はいばんほう)へと成長します。胚盤胞は、子宮に着床した後に赤ちゃん本体を形成していく「内部細胞塊(ICM)」と、胎盤を形成していく「栄養膜細胞(TE)」という2つの細胞群で構成されます。
培養中に観察するポイント
受精卵の成長過程を観察する際には、主に以下の3つのポイントに注視して行います。
1つ目は、細胞分裂の速度です。培養2日目におおよそ2~4細胞、3日目に8細胞程度に分割していないと成長速度としては遅く胚盤胞への発生率は低い傾向があります。ただし、この目安よりも早すぎても発育に異常がある可能性があります。単純に「早ければ良い」というものではありません。
2つ目は、細胞のサイズの均等性です。受精卵は、分割がスタートすると2細胞→4細胞→8細胞と細胞分裂を繰り返しながら発育していきますが、2細胞、4細胞、8細胞の段階でそれぞれの細胞の大きさが大小不同(大きい細胞と小さい細胞が混在している)と評価が低くなり胚盤胞の発生率も低くなる傾向があります。
ただし、2つのそれぞれの細胞が全く同時に分割するわけではなくタイミングが少しズレるということはよくあります。この場合、先に2個に分割した細胞はやや小さく、まだ分割していない残りの1個の細胞は大きいままなので、大小異なるサイズの3個の細胞が観察されることがあります。
3つ目は、フラグメントの割合です。分割が進んでいく段階で、フラグメントと呼ばれる細胞断片が出てくることがあります。どんなに年齢の若い患者様であってもフラグメントが発生することはよくあります。問題となるのはその量です。フラグメントはとにかく少量であるほどよいです。量が少いほど発育に影響を与えず、量が多くなるほど胚の発育に影響を及ぼし胚盤胞発生率は低下します。
タイムラプスで新たに観察可能となったこと
近年、受精卵の観察はタイムラプスインキュベーターの登場により大きく変化しました。
従来は、受精卵の観察をする際にインキュベーターから一度取り出し顕微鏡の上にのせて観察をする必要がありました。
この方法では、インキュベーターから取り出して外の環境に持ってくることで受精卵に負荷を与えていた可能性があることや、観察した時点の受精卵の状態しか知ることができませんでした。
一方のタイムラプスインキュベーターは、カメラが内蔵されているためインキュベーターから取り出すことなく観察が可能で、一定の間隔で自動的に観察・撮影されるため、連続的に観察を行うことが可能になりました。
このタイムラプスインキュベーターの登場によって今まで見逃していた重要な現象がいくつか明らかになってきました。その一つにダイレクトクリーヴェージと呼ばれる現象があります。
先述したように通常、受精卵は1細胞→2細胞→4細胞→8細胞と分割していきますが、1細胞の状態からいきなり3細胞以上に分割したり、2細胞から5細胞以上に分割したりする現象が見られることがあり、この現象をダイレクトクリーヴェージと呼びます。
例えば従来の方法では一回目の観察で1細胞であり二回目の観察で4細胞だった場合に「1→2→4細胞と分割したのだろう」と推測するしか方法はありませんでしたが、タイムラプスインキュベーターの導入により1→4細胞へのダイレクトクリーヴェージが見られる受精卵が一定数存在することがわかりました。
非常に厄介なのは、ダイレクトクリーヴェージが認められた受精卵であっても培養を継続すると綺麗な胚盤胞に育つことがあるという点です。ダイレクトクリーヴェージが認められた受精卵は胚盤胞発生率が低かったり移植後の妊娠率が顕著に低かったりする傾向があるため、このような受精卵における成長過程の評価も受精卵の培養を行う上で注視すべきポイントとなります。
胚盤胞発生率を上げるためのアプローチ
卵子の質を維持する(低下させない)
胚盤胞発生率を上げるためにはやはり卵子の質が重要です。先述の通り卵子は生まれた時から現在までずっと身体の中に蓄えられているものであり、時間(年齢)の経過とともに現在にいたるまでの実にさまざまなダメージをすでに受けています。
例えば飲酒歴や喫煙歴(副流煙を含む)や病歴や服薬歴や食事や睡眠といった生活習慣などです。卵子は新しく造られることが無いため、不老不死が不可能なように卵子の質そのものを今の状態よりも向上させることは医学的には極めて難しいと考えられています。
そのため現状よりも質を低下させないことや質を維持するための取り組みが非常に重要です。
最も基本的な取り組みとしてはやはり生活習慣の見直しです。
バランスの良い食事と十分な睡眠(7~8時間)と適度な運動は卵子の質を保つための基本中の基本です。特に抗酸化作用のある食品(ビタミンCやEやコエンザイムQ10など)を積極的に摂取することがお勧めです。
食事だけではなかなか摂取しづらいという方はサプリメントを服用するのもよいでしょう。
生活習慣のほかにはストレス管理も重要です。過度なストレスは視床下部から下垂体を経て卵巣に至る内分泌系に影響を与え、卵子の成熟や質を低下させる可能性があります。
家族や友人と過ごすことや趣味の時間を作ることなどご自身に合ったリラクゼーション法を見つけることも大切です。
パートナーと一緒に取り組む
また、胚盤胞発生率は卵子だけでなく当然ながら精子側の要因にも大きく左右されます。どんなに卵子が良くても精子の状態が悪ければ胚盤胞発生率は低下してしまいます。そのため男性側の生活習慣改善も極めて重要です。まず禁煙は必須です。副流煙がある場合はそういった環境を避ける必要があります。喫煙によって精子DNA断片化率が上昇し、受精卵の発育に影響を与えるほか流産率を上昇させることが数多くの研究から明らかになっています。
また精子は温度変化に弱い性質があり、長時間のサウナや入浴などで睾丸(精巣)の温度が上がると造精機能が低下する可能性が指摘されています。バランスの良い食事や適度な運動など規則正しい生活を心がけることは当然のことながら、栄養に偏りを感じている場合はサプリメントなどで補っていくことも効果的です。
また夫婦揃ってのストレス管理も重要です。お互いの気持ちや治療の情報などを共有してストレスを溜めこまないようにすること、そして足並みを揃えて夫婦というチームで治療を行うことがなによりも大切です。
徹底した健康管理で妊娠・出産!|過去の事例から学ぶ
大幅な体重管理で妊娠・出産
良い卵子を獲得するために重要なことは、とにかくお身体の状態が健康であるということです。経験則ではありますが、やはりご夫婦ともに健康的な方々ほど胚盤胞発生率が良い傾向があります。
これまで胚培養士として15年以上のキャリアの中で数多くの患者様を受け持ってきましたが、強く印象に残っている患者様がいらっしゃいます。お名前などが分からないようにプライバシーに配慮しつつ、過去に私が受け持った患者様で実際にあった症例をご紹介したいと思います。
その患者様(Aさん)は当時39歳で、医療・介護系のサービス業をされている方でした。他院で人工授精を何度か行っていましたが挙児が得られず、私のクリニックに転院をしてきました。
ここで特筆しておくべきなのはAさんのお身体の状態で、肥満度を表す国際的な指数であるBMIが約33.0という(※18.5~24.9までが標準体重とされており、25.0~29.9までが肥満度1、30.0~34.9は肥満度2)かなり大柄な方で、高血圧などの所見も見られる方でした。
最初の採卵では6個の卵子が採れましたが、1個も凍結胚盤胞は得られませんでした。2回目は3個の卵子が採れましたが、この時も1個も凍結できませんでした。
先生から「不妊治療よりもまずは生活習慣の改善、なによりも健康状態を改善することが先決だ」と告げられ、そこからしばらく来院することはありませんでした。
気を悪くしたのか‥‥怒ってしまったのか‥‥と先生が心配されていた5か月ほど経った頃、Aさんは再び来院されると、なんと別人のように体型が大きく変わっておりこの時点でBMIは約25.0まで落ちていました。
直接Aさんとお話ししたところ、先生のお話しを聞いてから心に火が付きパーソナルジムに通って徹底的にダイエットと生活習慣の改善に努めた!とのことでした。
毎日の食事やトレーニングの様子を写真や動画に撮って細かく記録しており、実際にその一部を見せてもらいましたが、その光景は言葉に出来ないほど凄まじいものでした。
その後治療を再開し行われた採卵では6個の卵子が採れ、なんとそのうち3個が胚盤胞に成長し凍結ができました。しかもグレードが4AAと4BAと4BAというかなり良好な状態でした。
4AAの胚盤胞を移植し、その一回の移植で着床・妊娠し元気な男の子を出産されました。
クリニックを卒業されるときに「パーソナルジムはかなり高かったけど、あの時先生に喝を入れてもらえてよかったです。身体が軽くなって普通に日常の生活が楽になりました。」とおっしゃっていたのが印象的でした。ちなみに残りの4BAの2個は今も大事に保管されています。
よくある質問と胚培養士からのアドバイス

最後に、よくある質問に胚培養士の視点からお答えしていきます。
Q1: 胚盤胞にならなかったのは卵子の質が悪かったのでしょうか?
A1: 必ずしもそうとは限りません。胚盤胞の発生には卵子以外の要因も非常に重要です。特に男性側の精子の状態が悪いと胚盤胞の発生が阻害されてしまうこともあります。また培養の環境も胚盤胞の発生に重要な項目です。
Q2: 何個くらい採卵すれば胚盤胞が得られますか?
A2: 個人差が大きく一概には言えません。30代ではおおよそ半分くらいの受精卵が胚盤胞まで成長するというデータがありますが、10個中10個胚盤胞まで成長する方もいれば1個も育たないという方もいます。また卵子側だけでなく精子側の状態にもよります。卵子の状態がどんなに良くても精子側の状態が悪いと胚盤胞発生率は低下します。
Q3: グレードの低い胚盤胞でも妊娠できますか?
A3: グレードの低い胚盤胞でも妊娠されている患者様はたくさんいらっしゃいます。グレードはあくまで形態的な見た目の評価であるため、中身である染色体が正倍数性であれば十分に妊娠できるポテンシャルを持っていると評価出来ます。反対にグレードが良くても染色体が異数性という胚も数多くあります。
Q4: 自然周期と刺激周期、どちらが胚盤胞になりやすいですか?
A4: 年齢や卵巣機能によって最適な方法が変わってくると思います。年齢も若く卵巣機能も高い方ではある程度強い刺激を行って採卵をした方が確率は高くなります。一方で高齢になってくると強い刺激をかけても卵胞が思うように発育してこなくなるため、自然周期や低刺激の方が良好な卵子が採れる可能性が高くなります。
Q5: もうすぐ35歳になるが、今できることは?
A5: 生活習慣の改善と健康管理、そしてテンポよく治療を進めることです。場合によってはステップアップもどんどん進めていったほうがよいこともあります。
やはり20代と比較すると30代では数字上の治療成績は下がりますが、現在ではさまざまな治療方法や先端医療などを組み合わせることによって数年前よりも確実に結果を出せる環境が整ってきていると考えています。
まとめ
30代で不妊治療をスタートされた方では、年齢や体力的に大丈夫だろうかと心配される方も実際にとても多いです。確かに20代と比べると臨床成績は下がりますが、「子どもはあきらめたほうがいい‥‥」という数字では決してありません。
胚培養士としてたくさんの患者様と接する中で感じるのは、『努力をしている人には結果が付いてきやすい』ということです。
これはなかなか結果が出ていない患者様に対して「努力をしてない!」と糾弾しているわけでないので絶対に勘違いをして欲しくないのですが、生活習慣の改善や健康管理に努めた方々の多くが結果に結び付いていることと、なによりも”健康”になられたことでホルモンの数値が良くなったり卵胞の発育が良くなったり月経周期が整ったりお通じが改善したりというお声も頻繁に耳にします。
この”健康”というのは、お身体の状態はもちろん精神面(メンタル)でも同様です。
30代を過ぎるとどうしても思うような結果が得られないことも増えてきてしまいます。少しでも良い状態で治療に臨んでいただくためには、ぜひこのような健康管理を必ずご夫婦で一緒に行っていただきたいと思います。
当院は朝8時から夜21時まで、土日祝も診療しています。お仕事前やお仕事帰りに、まずは相談だけでもいらしてください。(錦糸町駅徒歩4分)




