目次
みなさん初めまして。生殖医療クリニック錦糸町駅前院の培養室長の川口優太郎です。
不妊治療において、卵子と精子が出会い、新しい命として育っていく場所。
それが「培養室」です。普段、患者様が目にすることの少ないこの場所では、胚培養士(エンブリオロジスト)が、目に見えないほど小さな可能性を24時間体制で見守っています。今回は培養士がどのような専門性を持ち、どのような想いで1日を過ごしているのか、その舞台裏を詳しくご紹介します。
その前に、まず胚培養士とはどんな仕事か説明しますね。
そもそも胚培養士とは?
胚培養士(はいばいようし)とは、不妊治療を行うクリニックや病院で、卵子・精子・受精卵(胚)を専門に扱う技術者のことです。
医師が患者さんを診察するのに対し、胚培養士は培養室(ラボ)で命のもとをあずかる「縁の下の力持ち」です。ミリ単位以下の小さな細胞を扱うため、繊細な手技、清潔な操作、そして高い集中力が求められます。ほんのわずかな温度や時間のズレが結果を左右するため、責任の重い仕事でもあります。
日本では国家資格ではありませんが、「生殖補助医療胚培養士」などの認定資格があり、生物学や農学、医療系の学校を卒業した人が経験を積んでなる専門職です。赤ちゃんを望むご夫婦の願いを、最前線で支える存在といえます。
胚培養士の仕事
『胚培養士の仕事』とひと口に言ってもその幅は極めて多岐に渡りますので、非常に簡潔に言えば、
①媒精:卵子と精子を人の手で受精をさせる
②培養:受精した受精卵(胚)を培養し育てていく
③移植:育てた胚を子宮の中に戻していく
という3つの段階の仕事をわれわれ胚培養士が担っています。
特に、“媒精”は施設間、あるいは胚培養士の個人の技術力や経験の差が出やすい仕事でもあります。安全で衛生的な仕事を行うことは当然ですが、常に情報を収集し、知識の向上、技術研磨など、胚培養士としてのアップデートに努めるということも胚培養士の大事な仕事だと思います。
そして何よりも胚培養士の技術力は多くの患者様からも求められています。
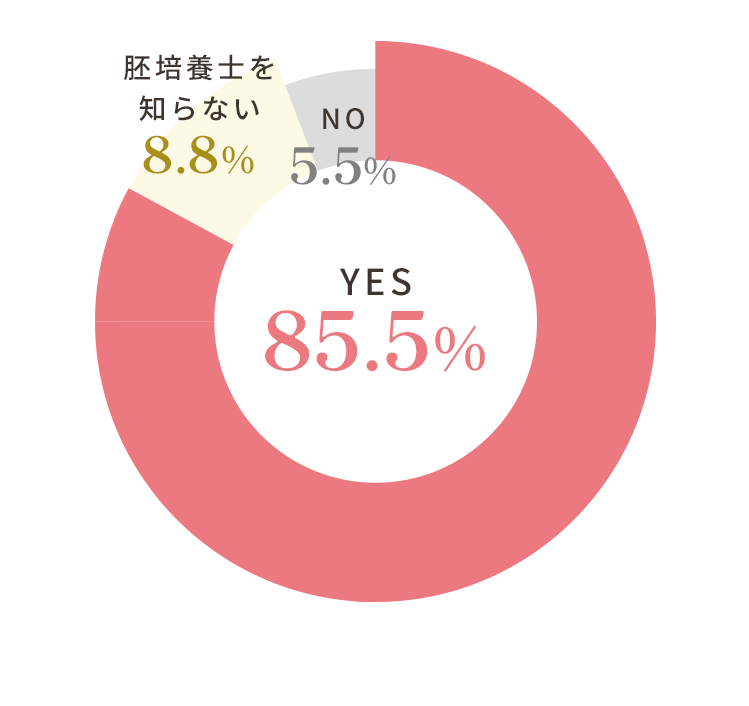
不妊治療経験者の855名(85.5%)が重要だと回答する培養士の技術力
不妊治療において胚培養士の培養技術は重要だと思いますか?
調査概要
調査対象:不妊治療経験者
調査期間:2024年12月20日〜2025年1月15日
調査機関:マクロミル
調査方法:インターネットによる任意回答
有効回答数:1000人(女性1000人)
胚培養士の重要性もわかっていただいたと思いますので本題に戻らせていただきます。
胚培養士の1日の流れ
【午前】観察と採卵
07:40頃:胚の観察(一斉観察)
インキュベーター内のすべての胚を観察し、受精確認(Day 1)、分割状況(Day 2-3)、胚盤胞への到達(Day 5)などを評価してシステムに入力します。
胚盤胞のグレード評価や大きさの測定に加え、AIによるスコアリングも行います。
08:00〜09:00:採卵と卵子の成熟度判定
同時進行:精子の調整
精液の検査と洗浄を行い、運動性の高い元気な精子を抽出します(所要時間:約30分)。
09:30〜10:00頃:胚の凍結
基準を満たした良好な胚盤胞を、将来の移植のために凍結保存します。
【正午前後】移植の準備と受精操作
10:00〜12:00:胚の融解と回復培養
移植予定の胚を融解(解凍)します。
凍結で収縮した胚を元の状態に戻すための「回復培養」を行い、同時に殻を破りやすくする「アシステッドハッチング」を施します。
12:00〜13:00頃:媒精(授精)
採卵から約3〜4時間置き、受精の準備が整った卵子と精子を引き合わせます。
顕微授精の場合、個数によっては1〜2時間集中して操作を続けます。
【午後】移植と準備
14:00〜15:00:胚移植
準備した胚を患者様の体内へ戻すサポートを行います。
15:00以降:培養結果説明と翌日の準備
培養結果説明:患者様へ、採卵数、受精方法、分割状況、最終的なグレードまでを順序立てて詳しく解説します。
午後の再観察:午前中にサイズ不足だった胚が成長していないか確認し、追加の凍結判断を行います。
翌日の準備:翌日の治療に備え、機材や環境のセッティングを夕方までに行います。
1日の詳細
生命の成長を確認する「朝の観察」
培養士の1日は、クリニックの診療開始よりも早く始まります。午前7時40分、インキュベーター(孵卵器)の中で眠る胚を一つずつ丁寧に観察することから始まります。
全胚の一斉観察とデータ解析
前日に採卵した卵子の受精確認(Day 1)、2〜3日目の分割スピードの評価、そして5日目に到達した「胚盤胞」のグレード判定。これらはすべて、患者様の治療の成否を分ける極めて重要なデータです。
当院では、最新のタイムラプスモニタリングシステムとAIスコーリングを導入しています。経験豊富な培養士の目と、テクノロジーによる客観的な解析を掛け合わせることで、最も妊娠の可能性が高い「最高の1つ」を選び抜きます。観察したデータはシステムへ入力され、その後の凍結判断や移植プランへと繋げられます。
「採卵」と「精子調整」
採卵(ピックアップ)の最前線
8時過ぎから始まる採卵では、医師が採取した卵胞液の中から、顕微鏡下で迅速に卵子を探し出します。卵子は体外に出た瞬間から環境の変化に晒されるため、温度・湿度・pHを一定に保つための「スピード」が命です。採取された卵子は、ただちに成熟度の判定(極体の確認)が行われ、成熟卵か未熟卵かによって、その後の最適な受精プランが確定されます。
精子の選別と洗浄
同時並行で、お預かりした精子の調整を行います。特殊な洗浄液を用い、運動性の低い精子や不純物を取り除き、形の整った元気な精子だけを選別します。この約30分間の丁寧な準備作業が、最終的な受精率の向上に直結します。
「授精」と「濃縮」
卵子が採取されてから数時間の「前培養」を経て、卵子の中に「防水体」が形成される最適なタイミングを待って、授精作業に移ります。
人工授精(AIH)における「高度濃縮」へのこだわり
培養士がこだわる技術の一つが、人工授精の精子調整です。単なる洗浄に留まらず、3mlほどの液量をわずか0.5mlまでギュッと濃縮。精子密度を極限まで高めることで、子宮内に届けられる精子のパフォーマンスを最大化します。この「濃い一滴」を作り出す作業こそ、培養士の腕の見せ所です。
胚移植(ET)
14時頃からは胚移植が始まります。
凍結胚の融解(午前10時〜11時頃)
移植当日の午前10時から11時頃に、マイナス196度の液体窒素などで凍結保存されていた胚を融解(解凍)します。
回復培養:胚の生命力を取り戻す
融解した直後の胚は、凍結の影響で一時的に細胞がぎゅっと縮まった状態にあります。
収縮から元の状態へ
凍結して縮まった状態から、胚が自らの力で膨らみを取り戻せるよう、インキュベーター(孵卵器)の中で数時間休ませます。これを「回復培養」と呼び、胚が健やかな状態に戻ったことを顕微鏡下で厳密に確認します。
回復の重要性: 子宮に戻したあとに着床しやすくするため、胚の生命力が十分に回復しているかを見極めることが培養士の重要な役割です。
アシステッドハッチング(着床補助作業)
回復培養と並行して行われるのが「アシステッドハッチング」という、胚の殻を破る作業です。
殻を破るサポート: 胚は成長すると自ら殻(透明帯)を破って脱出し、子宮内膜に着床します。その脱出を助けるために、あらかじめ胚の殻に処置を施します。
卵を溶かした後の回復を待つ時間(12時頃まで)を利用して、この高度な操作が行われます。
移植直前の最終確認(午後12時半〜14時頃)
融解・回復培養・ハッチング処置を終えた胚は、午後2時からの移植に向けて最終的な準備に入ります。
顕微鏡による最終チェック: 胚が移植に最も適した最高の状態であるか、培養士が他の顕微授精業務などと並行しながら、分刻みで確認を続けます。
カテーテルへの吸い込み: 移植の直前、培養士の手によって専用のカテーテルに胚が慎重に吸い込まれ、医師へと託されます。
移植予定の胚を融解し、回復培養を行います。必要に応じて、着床を補助するための「アシステッドハッチング(殻を薄くする処置)」を施します。カテーテルに胚を吸い込む数秒間、培養士の手元には患者様の未来が託されています。
培養結果説明
1. 採卵結果と成熟度の報告
回収された卵子の数: まず、採卵によって何個の卵子が取れたかを伝えます。
卵子の成熟度(PBチェック): 取れた卵子のうち、受精に適した「成熟卵」が何個あったか、あるいは「未熟卵」が含まれていたかを報告します。
2. 授精方法の選択理由
当日の精子データ: 調整後の精子の数値(濃度や運動率など)について説明します。
授精方法の決定: 精子の状態や卵子の数に基づき、なぜその方法(ふりかけ法、顕微授精、あるいは両方を行うスプリット法など)を選択したのかを解説します。
3. 胚の成長プロセスの解説
受精確認 (Day 1): 翌日に正常な受精が確認できた様子を伝えます。
分割の進行状況: 2日目、3日目と細胞分裂が順調に進んできた経過を報告します。
胚盤胞の到達状況 (Day 5): 最終的に胚盤胞まで育った状況を伝えます。
4. グレードと評価の詳細
形態的評価(グレード): 胚盤胞に到達して初めて付けられる、見た目の評価(グレード)を説明します。
大きさの測定: 胚がしっかりと大きく育っているかどうかの詳細を伝えます。
AIスコアリング: タイムラプス動画などから得られたAIによる客観的な評価スコアも共有します。
5. 今後のプラン提示
凍結胚の状況: いくつの胚が凍結保存できたかを伝えます。
次周期への展望: 今回の結果を踏まえ、次の周期にどの凍結卵を戻していくかなどの予定をお話しします。
「何個の卵が取れ、どのように受精し、どんなスピードで成長したのか」。私たちはこれを「生命の通信簿」や「成績発表」のような大切なものと考えています。単なる数字の報告ではなく、卵がどのように頑張って成長してきたかというストーリーを、受精から胚盤胞までの経過を追って丁寧にお伝えします。患者様と共に歩む治療を目指し、私たちは一日の終わりまでデータの再確認と翌日の準備を怠りません。
番外編:胚培養士のやりがいとは?現場で感じる魅力と向いている人の特徴について
生殖医療クリニック錦糸町駅前院 培養室長:川口優太郎
やはり、生命の誕生に貢献できることにやりがいや魅力を感じます。
よく患者様や胚培養士を目指す学生さんに、胚培養士は「顕微鏡を覗く仕事」「受精卵を扱う仕事」「相手にするのは精子・卵子・受精卵だけ」と思われがちなのですが、これは大きな間違いです。胚培養士が働くクリニックは医療機関であり、胚培養士は生殖医療の一端を担う医療従事者です。受精卵の先には患者様がいて、さらにその先には赤ちゃんがいます。病気とは?検査とは?治療とは?をしっかりと理解し、あくまでも受精卵ではなく、常に患者様の目線に立つことが出来る人が胚培養士に向いていると思います。そして、私たち胚培養士チームもそうありたいと心がけています。
生殖医療クリニック錦糸町駅前院 胚培養士:峯 麻美
命の誕生にかかわる実感がある。体外受精や顕微授精で受精卵を扱い、分割・発育していく過程を見守る仕事です。患者さまにとっては人生を左右する出来事なので、「妊娠しました」という報告を聞いたときの達成感は大きいです。
私の思う胚培養士に向いている人
細かい作業が苦じゃない人:顕微鏡下での操作やピペット操作など、かなり繊細な作業が中心です。
「集中してコツコツやるのが好き」な人はかなり向いていると思います。
裏方として支えることに価値を感じられる人も向いている仕事だと思います。
生殖医療クリニック錦糸町駅前院 胚培養士:佐藤 萌恵
胚培養士としてのやりがいは、何といっても生命の誕生という神秘的で尊いプロセスに直接携われることです。一人でも多くの赤ちゃんを望む方々のお手伝いができればという思いで、日々業務に取り組んでいます。
胚培養士に向いている人の特徴としては、細かい作業が多いため、手先が器用で丁寧に作業を進められる人。また、治療中の患者様の気持ちに寄り添い、見えない部分で支える思いやりのある人が向いていると思います。
当院では胚培養士の無料相談を行なっています。
気になることがある方は、ぜひ当院の胚培養士に話をききにきてみてください。




