ブライダルチェック(不妊検査・スクリーニング検査)とは?
不妊治療を始める際にまずは妊娠を妨げている原因がないかを探るための基本検査を行います。これを「ブライダルチェック」「一般不妊検査」または「スクリーニング検査」と呼びます。
スクリーニング(Screening)とは「ふるいにかける」という意味。特定の大きな病気や原因が隠れていないかを全体的にチェックする健康診断のようなものです。不妊の原因は、排卵の問題、卵管の詰まり、子宮の環境、あるいは男性側の要因など多岐にわたります。また、原因が一つとは限らず、複数が重なっていることも珍しくありません。
なぜ必要?ブライダルチェックを受けるべき理由とタイミング
「不妊かな?」と思ったらすぐに受けるべき理由
「もう少し自然に任せてみようかな」「病院に行くのはハードルが高い」と感じる方は多いものです。しかし、ブライダルチェック(不妊検査・スクリーニング検査)を早めに受けることには大きなメリットがあります。それは「時間のロスを防げる」ことです。
例えば、もし「卵管が両方とも詰まっている」という状態だった場合、どれだけタイミング法(排卵日に合わせて性交渉を持つ方法)を頑張っても、自然妊娠の確率は極めて低くなってしまいます。この事実に気づかずに半年、1年と時間を過ごしてしまうのは、妊娠を望むカップルにとって非常にもどかしいことです。
また、女性の卵巣機能は年齢とともに変化します。早期に検査を受けることで、今の自分の卵巣予備能(卵子の在庫の目安)を知ることができ、のんびり構えていて良いのか、あるいは少し急いでステップアップすべきかというライフプランの指針が得られます。医学的には「避妊をせずに1年以上妊娠しない場合」が不妊症と定義されますが、35歳以上の方や生理不順がある方は、半年を待たずに検査を受けることが推奨されています。
検査スケジュール
「どのタイミングで初診に行けばいいの?」と迷う方も多いですが、基本的には「生理が始まったら予約する」のが最もスムーズです。もちろん、生理以外の時期に初診を受けても問題ありません。
ブライダルチェックの具体的な項目と内容
基礎ホルモン検査
基礎ホルモン検査は脳下垂体や卵巣から分泌されるホルモンの値を測定し、卵巣が正常に働いているか、排卵の準備が整っているかを確認します。
具体的に測定するのは以下の項目が代表的です。
| FSH(卵胞刺激ホルモン) | 卵巣を刺激して卵胞(卵子の入った袋)を育てるホルモン。値が高すぎると卵巣機能が低下している可能性があります。 |
| LH(黄体化ホルモン) | 排卵を促すホルモン。FSHとのバランスを見ることで、多嚢胞性卵巣症候群(PCOS)などの傾向がないかをチェックします。 |
| PRL(プロラクチン) | 乳汁分泌ホルモン。この値が高いと排卵が抑制され、生理不順や無月経の原因になることがあります。 |
| E2(エストラジオール) | 卵胞ホルモン。卵胞の成長とともに増えるホルモンで、卵胞の質や発育状況を反映します。 |
これらは採血のみで終わるため、痛みや身体的負担は少ない検査です。
超音波検査
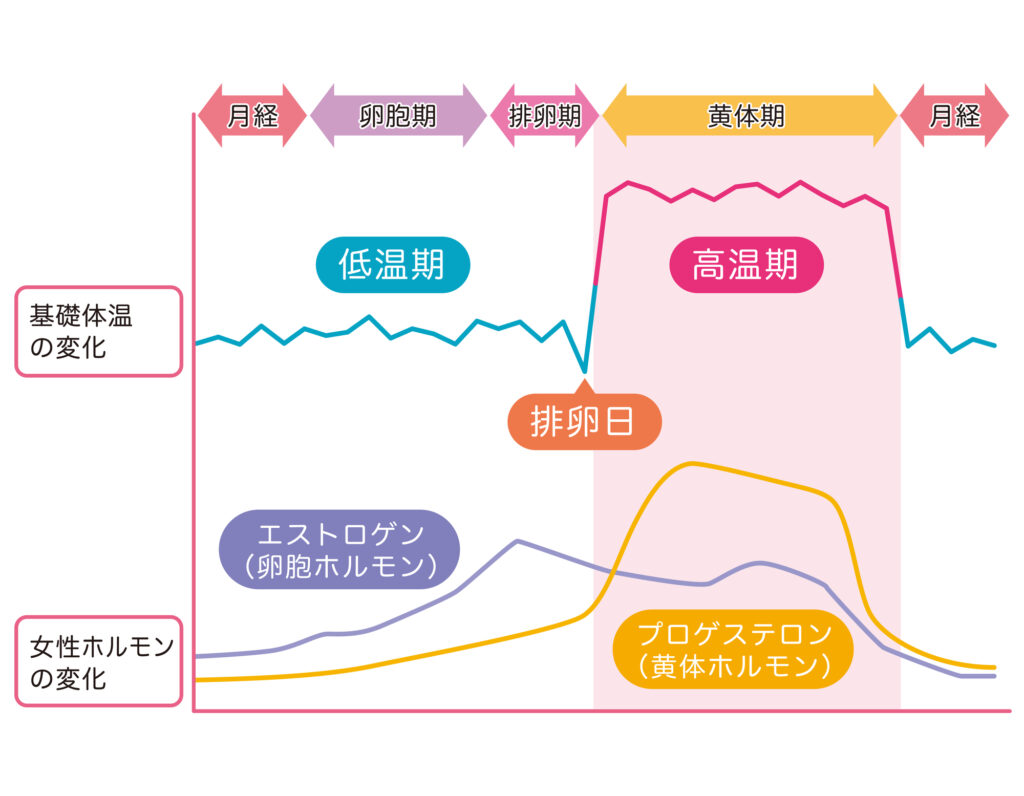
経腟超音波検査(エコー) 卵巣の中にある卵胞の大きさを測ります。卵胞は通常、直径20mm前後になると排卵します。また、子宮内膜の厚さも測定し、受精卵が着床するための十分な厚み(ふかふかのベッドになっているか)があるかを確認します。
黄体機能検査
プロゲステロンは子宮内膜の状態を整え、受精卵が着床しやすい環境を維持したり、体温を上昇させたりする働きがあります。
血液検査でこのプロゲステロン値を測定し、ホルモンが十分に分泌されているかを確認します。値が低い場合は「黄体機能不全」と診断され、着床しにくかったり、妊娠しても流産しやすかったりするリスクがあるため、ホルモン補充療法などを行う必要があります。基礎体温表で高温期が短い(10日未満)場合や、体温がガタガタしている場合などは、この検査が特に重要になります。
AMH(アンチミューラリアンホルモン)検査
近年、不妊治療の領域で非常に注目されているのがAMH検査です。これは発育過程にある卵胞から分泌されるホルモン値を測る血液検査です。
AMHの値は「卵巣の中に残っている卵子の数(卵巣予備能)」の目安となります。よく誤解されますが、「妊娠しやすさ」や「卵子の質」を表すものではありません。あくまで「在庫の数」です。この値が年齢平均よりも低い場合、閉経が早い可能性があるため、早めに体外受精などの高度な治療へステップアップした方が良いという判断材料になります。逆に値が高すぎる場合は、多嚢胞性卵巣症候群(PCOS)が疑われることもあります。ご自身の「妊活の持ち時間」を知るための羅針盤となる検査です。
クラミジア抗体検査・感染症検査
性感染症の一つであるクラミジアに感染したことがあるか、または現在感染しているかを調べる血液検査です。クラミジアは自覚症状がほとんどないにもかかわらず、放置するとお腹の中で炎症を広げ、卵管閉塞や卵管周囲の癒着を引き起こす「不妊のサイレントキラー」とも呼ばれています。過去の感染も含めて抗体をチェックし、陽性の場合はより詳しい検査や治療を行います。
その他、B型肝炎、C型肝炎、HIV、梅毒などの感染症検査も、これから妊娠・出産を迎える母体の安全管理、および生まれてくる赤ちゃんへの感染(母子感染)を防ぐために、初期スクリーニングとして必ず実施されます。
抗精子抗体検査・甲状腺機能検査
抗精子抗体検査 女性の体が精子を「異物」と認識し、攻撃する抗体(免疫)を持っていないかを調べる血液検査です。この抗体が陽性の場合、精子が卵子まで辿り着くことができないため、自然妊娠や人工授精での妊娠が難しくなります。その場合は、体外受精が推奨されます。
甲状腺機能検査 喉にある甲状腺から分泌されるホルモン(TSH、FT4)を調べます。甲状腺ホルモンは代謝に関わる重要なホルモンですが、多すぎても少なすぎても排卵障害や流産の原因となります。特に潜在性甲状腺機能低下症は自覚症状が少ないですが、不妊や不育症と深く関わっているため、スクリーニングでのチェックが欠かせません。
忘れてはいけない「男性側のブライダルチェック」
精液検査の重要性と流れ
不妊の原因は、統計的に「女性側のみ」が約40%、「男性側のみ」が約25%、「男女ともにある」が約25%と言われています。つまり、不妊原因の約半数は男性側に関与しているのです。女性だけが辛い検査を重ねても、男性側に原因があれば妊娠には至りません。そのため、スクリーニング検査はカップルで同時に進めることが理想的です。
男性の検査で最も基本となるのが「精液検査」です。マスターベーションによって採取した精液を調べ、精液量、精子の濃度(数)、運動率、正常形態率などを解析します。 WHO(世界保健機関)の基準値を満たしているかを確認し、精子が少ない、あるいは動きが悪いといった場合は、男性不妊外来での治療や、人工授精・顕微授精などの適用を検討します。
自宅で採取して持ち込む方法と院内の採精室(メンズルーム)で採取する方法がございますが、当院では基本的に自宅で採取したものをご持参いただきます。
患者様によって院内採精をお願いする場合がございます。
女性の検査に比べて身体的負担は圧倒的に少ないため、パートナーの協力を早めに得ることが重要です。
当院のブライダルチェックの内容と費用
女性
| プラン | 検査内容 | 金額(税込) |
|---|---|---|
| ライトプラン | 超音波検査(内診) AMH検査 | 13,200円 |
| ベーシックプラン | 超音波検査(内診) AMH検査 ホルモン検査(E2・P4・LH・FSH・PRL) 性感染症検査 (クラミジアIgA・IgG・HIV・梅毒・B型・C型肝炎・風疹) 甲状腺検査(TSH_FT4) 血算 | 35,200円 |
| パーフェクトプラン | 超音波検査(内診) AMH検査 ホルモン検査(E2・P4・LH・FSH・PRL) 性感染症検査(クラミジアIgA・IgG・HIV・梅毒・B型・C型肝炎・風疹) 甲状腺検査(TSH・FT4) 血算 抗精子抗体 ビタミンD・銅・亜鉛・ホモシステイン 子宮頸がん検査 | 49,500円 |
男性
| プラン | 検査内容 | 金額(税込) |
|---|---|---|
| ライトプラン | 精液検査(簡便法) | 5,500円 |
| ベーシックプラン | 精液検査(SMAS) 性感染症検査 (クラミジアIgA・IgG・HIV・梅毒・B型・C型肝炎・風疹) | 13,750円 |
| パーフェクトプラン | 精液検査(SMAS) 性感染症検査 (クラミジアIgA・IgG・HIV・梅毒・B型・C型肝炎・風疹) ホルモン検査(テストステロン・FSH・LH・PRL) DFI&ORP検査 | 44,000円 |
東京都などの助成金制度の活用(東京都不妊検査等助成事業)
実質負担金なしで検査が受けられます。
東京都不妊検査等助成事業は、不妊の原因を調べる検査をはじめ、タイミング法や人工授精といった一般不妊治療にかかった費用の一部を助成する制度であり、夫婦1組につき1回、上限5万円まで助成を受けることが可能となっています。
当院のブライダルチェックベーシックセットは上記助成金の金額内でプラン化しており、患者さまに実質負担金なく検査をうけていただける設定となっております。
助成金をご利用の際は、必ずご自身で条件等を一度ご確認のうえ、当院の受付にてお申し込みください。
検査を受ける際の注意点とよくある質問

Q1. 検査前の準備と注意事項
A1. 精液検査前は2-3日間の禁欲期間が必要で、この期間を守ることで正確な結果が得られます。
各検査の注意事項はご来院の際に詳しくご説明させていただきます。
Q2. 検査結果の解釈と今後の治療
A2. 検査結果は専門医が総合的に判断し、個々のカップルに最適な治療方針を提案します。
複数の原因が見つかることも多く、治療の優先順位を決めて段階的に対応していきます。
原因が特定できない「機能性不妊」と診断される場合も約30%存在しますが、この場合も年齢や不妊期間を考慮して治療を進めていきます。
